Ostra białaczka limfoblastyczna
| lymphadenosis leucaemica acuta | |
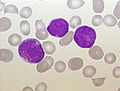
 Aspirat szpiku barwiony metodą Wrighta od pacjenta z ostrą białaczką limfocytarną z komórek prekursorowych B | |
| Klasyfikacje | |
| ICD-10 | |
|---|---|
| C91.0 |
Ostra białaczka limfoblastyczna |
| ICDO |
M9835/3 |
| DiseasesDB | |
| MeSH | |
{{Choroba infobox}}
|
Ostre białaczki/chłoniaki limfoblastyczne, OBL, ALL (od ang. acute lymphoblastic leukemia), LLA (od ang. leucaemia lymphoblastica acuta, lymphadenosis leucaemica acuta) – grupa chorób nowotworowych linii limfoidalnej komórek krwi, w której dochodzi do rozwoju ogromnej liczby niedojrzałych limfocytów. Komórki te to prekursory limfocytów B lub T (limfoblasty), które w wyniku nadmiernego rozrostu zajmują najczęściej szpik i krew (nazywane są wtedy białaczkami), rzadziej węzły chłonne i inne tkanki pozawęzłowe (nazywane są wtedy chłoniakami). Do głównych objawów należą: uczucie zmęczenia, blade zabarwienie skóry, gorączka, bardzo łatwe siniaczenie i wydłużone krwawienie, powiększone węzły chłonne, wątroba i śledziona i ból kości i stawów. Ponieważ jest to białaczka ostra, ALL postępuje bardzo szybko i nieleczona kończy się śmiercią w ciągu tygodni lub miesięcy. Jest najczęstszą białaczką u dzieci, pojawia się najczęściej między drugim a piątym rokiem życia.
Liczba leukocytów może być prawidłowa, niższa lub wyższa od normy, a w rozmazie 90–95% stanowią limfocyty.
Leczenie
Podstawową metodą leczenia ALL jest chemioterapia. Leczenie odbywa się w specjalistycznym ośrodku hematologicznym. Odpowiedź na leczenie cytostatykami jest bardzo dobra, szczególnie u dzieci (ok. 70-80% wyleczeń). Leczenie ALL składa się z 4 etapów i trwa łącznie ok. 3 lat. Protokół leczenia chorych z ALL zależy od kwalifikacji do grup zaawansowania na podstawie objawów klinicznych, wyników badań diagnostycznych i reakcji na wstępne leczenie. W przypadku ALL u dzieci od 2002 roku w Europie stosowany jest protokół ALL-IC (trzy grupy ryzyka: SR – standard risk, ryzyko standardowe, IR – intermediate risk, ryzyko pośrednie, HR – high risk, wysokie ryzyko).
Ogólny schemat leczenia:
-
I etap: leczenie indukujące (indukcja remisji), mające na celu osiągnięcie prawidłowego stanu psychicznego i fizycznego dziecka, prawidłowego mielogramu oraz obrazu krwi obwodowej i płynu mózgowo-rdzeniowego. Na tym etapie pełną remisję choroby uzyskuje się u 97–98% dzieci. Stosowane są:
- winkrystyna
- antracykliny (daunorubicyna lub doksorubicyna)
- L-asparaginaza
- glikokortykosterydy (prednizon, deksametazon)
- leczenie wspomagające, w tym profilaktyka zakażeń, nefropatii moczanowej i leukostazy (w białaczkach hiperleukocytarnych) oraz podawanie koncentratu krwinek czerwonych przy niedokrwistości
-
II etap: leczenie konsolidujące (konsolidacja remisji), trwające kilka kolejnych miesięcy, w celu redukcji resztkowych komórek białaczkowych:
- cyklofosfamid
- arabinozyd cytozyny
- metotreksat, podawany w dużych dawkach
- 6-merkaptopuryna
- 6-tioguanina
- zakończenie tzw. reindukcją (powtórzeniem zestawu leków z I etapu)
-
III etap: profilaktyka lub leczenie zajęcia OUN:
- duże dawki metotreksatu (do płynu mózgowo-rdzeniowego jako profilaktyka zajęcia ośrodkowego układu nerwowego) w monoterapii lub razem z arabinozydem cytozyny i prednizonem
- (Radioterapię mózgowia obecnie zarzucono z powodu skutków ubocznych u pacjentów ze wstępnym zajęciem OUN lub z T-ALL.)
-
IV etap: leczenie podtrzymujące, przez co najmniej 2 lata od rozpoznania ALL (nie jest wymagana hospitalizacja):
- 6-merkaptopuryna doustnie
- metotreksat okresowo (najczęściej raz w tygodniu).
Cytogenetyka i rokowanie
Cytogenetyka jest badaniem charakterystycznych, dużych zmian w chromosomach komórek nowotworowych, które zyskuje coraz większe znaczenie w określeniu rokowania w ALL. Najlepsze rokowanie mają dzieci w wieku 2-10 lat. Po intensywnej chemioterapii w 80% uzyskuje się wyleczenie. Do niekorzystnych czynników należą:
- płeć męska
- wiek poniżej 2 lub powyżej 10 r.ż.
- wysoka leukocytoza w chwili rozpoznania
- brak remisji po 28 dniach chemioterapii.
| Zmiana cytogenetyczna | Kategoria ryzyka |
|---|---|
| chromosom Philadelphia | Złe rokowanie |
| t(4;11)(q21;q23) | Złe rokowanie |
| t(8;14)(q24.1;q32) | Złe rokowanie |
| Złożony kariotyp (więcej niż 4 nieprawidłowości) | Złe rokowanie |
| Niska hipodiploidia lub prawie triploidia | Złe rokowanie |
| Wysoka hiperdiploidia | Dobre rokowanie |
| del(9p) | Dobre rokowanie |
Dodatkowe zdjęcia
Zobacz też
Bibliografia
- Jerzy Hołowiecki: Białaczki ostre. W: Andrzej Szczeklik (red.): Choroby wewnętrzne. T II. Kraków: Medycyna Praktyczna, 2006, s. 1477–1482. ISBN 83-7430-069-8.